RPAで病院内の単純業務を自動化、年2600時間の業務削減
近江八幡市立総合医療センターのDXツール活用法
掲載日:

近江八幡市立総合医療センター(滋賀・近江八幡市)
近江八幡市立総合医療センターは、滋賀県近江八幡市にある東近江地域の中核病院で、急性期医療を担い407床を備える。2021年に薬剤部でRPA(ロボティック・プロセス・オートメーション)を導入し、2022年にはDX推進室を立ち上げ薬剤部の成果を横展開した。RPAの導入で一部業務を自動化した結果、病院全体で年間約2600時間(看護部では約1200時間/年)の業務削減を実現した。
同院では、RPA以外にも、さまざまなDX(デジタルトランスフォーメーション)ツールを導入し、医療従事者の負担軽減や患者満足度の向上を目指している。一連の取り組みについて、薬剤部兼DX推進室長の小川暁生氏、総務課経営企画グループ兼DX推進室の池田裕樹氏、総務課経営企画グループの髙林氏に聞いた。
(医療テックニュース編集部 副編集長 米谷知子)
近江八幡市立総合医療センターの医療DX推進体制
――貴院ではどのような体制で医療DXを推進していますか?
小川氏:2022年にDX推進室を創設して、今年で3年目になります。当院のDX推進室のメンバーは、医師1名、看護師2名、コメディカル7名、事務スタッフ5名、情報管理室スタッフ2名の合計17名です。
私は薬剤部の薬剤師で、DX推進室長を兼務しています。業務時間としては、午後2時半までは薬剤師業務に従事し、それ以降はDX業務に取り組んでいますが、ほかのメンバーはほとんど通常業務に専念しているような状況です。
DXの会議は月に1回、1時間程度で行っています。ここでは、進捗(しんちょく)状況や取り組んでいる内容を報告するなどの意見交換をしています。会議にはシステム委託業者の方も1名が参加しています。
──DX推進室を立ち上げた背景を教えてください。
小川氏:当院でRPAを導入することになった当時は、手挙げ方式だったため、まず、薬剤部で手を挙げました。薬剤部は2021年のシステム更新をきっかけにRPAを導入し、単純な業務を自動化して業務削減を行ってきました。
薬剤部の先行事例を基に、2022年にはDX推進室を発足しましたが、さまざまな部署に横展開できないかということで、活動を開始しました。2023年からは院内の各部門からRPA導入の依頼に対応する一方で、新しいテクノロジーも導入しています。
──DXを推進する上で、体制上の工夫や課題はありますか?
小川氏:DX推進室のメンバーは、中堅職以上で、病名マスタや医薬品マスタなどの各種マスタや部門システムを、よく知っている人が選ばれています。機器やシステムを導入した場合、どういったメリットやデメリットがあるかは、中堅職以上の人が意見を出してもらいやすいからです。
ただ、デジタル機器は、若手の方がアイデアや新しいことを知っていたりします。そのため、「若手を入れた方がよいのでは」という意見もあります。もし、これからDX部門を立ち上げる医療機関の方がいるなら、その部門の業務やシステムをよく知っている方を選ぶのがよいと思います。
また、私たちは、DX推進室が何を実現しようとしているのかを、病院スタッフに向けて積極的に発信しています。組織的にDXを進め、「医療現場が省力化や効率化できるDXにしたい」ということを繰り返し伝えているのです。こうすることで、現場からも多くの意見をもらいたいと思っています。デジタル機器は、導入すれば解決するものではなく、それが、現場の効率化や省力化につながらないと意味がありません。
一方で、デジタル機器は高額なので、導入自体がハードルになります。そのため、購入したものをどう使うか、どのように運用していくかも含めてしっかり考える必要があります。当院でもRPAを導入しただけになっている部署もあります。運用も含めて、どのように業務削減につながるかを考えていきたいと思っています。
導入から3年で77個の自動化ロボットが誕生
──RPAの取り組みを教えてください。
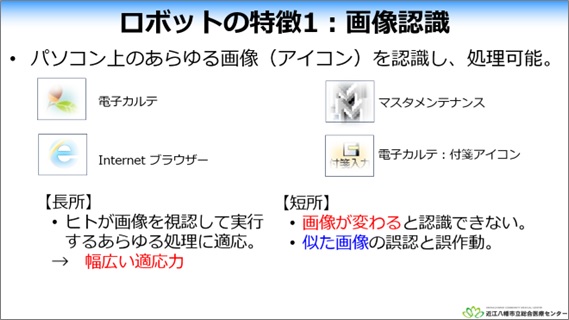
小川氏:当院はRPAシステムを電子カルテ情報の活用に使用しています。RPAの特徴は、PC上のさまざまな画像(アイコン)を認識して処理ができるため、いろいろな業務に活用できることです。また、高度な知識やスキルがなくても、直接携わっていない業務も、手順さえ分かればロボットを作成できます。RPAがいろいろな業務に使えることを院内に通達した結果、院内の各部署から作成依頼が来るようになりました。現在はその依頼に順次対応している状況です。
院内のロボット作成数は、2021年度は薬剤部だけで34個でしたが、2022年度、2023年度と徐々に各部門へ活用が広がり、約3年間で、院内全体では77個のロボットが作成されました。ロボットの数は現在進行形で増え続けています。
RPA導入で業務を自動化した結果、看護部では1年間で約1200時間、薬剤部は650時間、医療技術部140時間、事務部650時間、計約2600時間の業務軽減効果がありました。この結果は非常に大きなインパクトがありました。
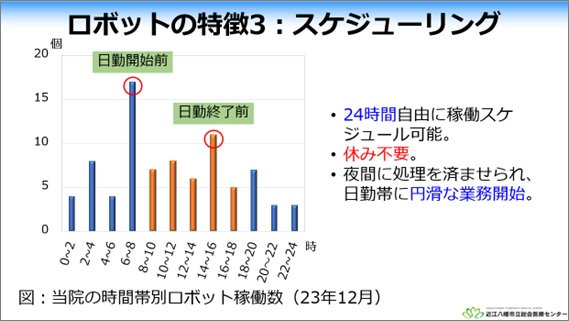
時間帯別のロボット稼働状況は、「日勤開始前」と「日勤終了前」が多いのですが、夜間も含めてRPAが終日稼働している状況です。RPAは休みが不要です。夜間に処理を完了させることで、医師や薬剤師、スタッフが日中の業務を円滑に開始できるため、メリットを感じています。
RPAは、データの抽出、保存、加工、Excelなどのソフトの操作、電子カルテや部門システムの操作、PCそのものの操作など、さまざまなPC業務に活用できます。今後も活用していきたいと考えています。
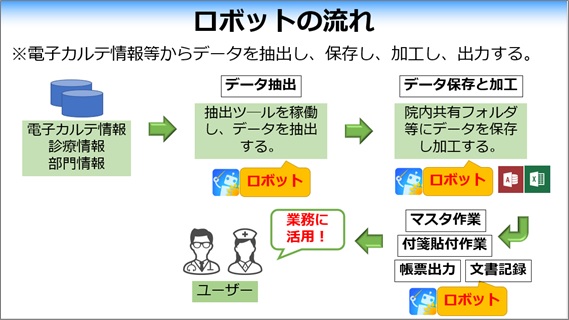
ロボット活用の基本的な流れは、電子カルテ情報からデータを抽出、保存、加工して業務に活用するというものになります。一番使っているのはデータ抽出です。データの抽出、保存、加工と、それぞれの段階でRPAを活用することで、電子カルテ情報から簡単に欲しいデータを見られるようになりました。
院内でRPAの取り組みが口コミで広がり、「こんなことに使えませんか?」、「こんなことできませんか?」といった問い合わせを数多くもらっています。また、情報を掘り起こして活用するアイデアや依頼がかなり増えています。そういう意味では、RPAの導入によってデータの利活用が盛んになっています。

──RPA以外ではどのような取り組みを行っていますか?
小川氏:2023年度に、患者説明を動画とメッセージで半自動化する「患者説明支援システム」を導入しました。これまで入院患者は、紙の資料で説明を受けてきましたが、「患者説明支援システム」により、各患者のスマートフォンに配信される動画で入院説明を見られるようになりました。まだ利用者数が少ないので、今後活用シーンを増やしていきたいと考えています。現在は入院説明用だけに使用していますが、今後は手術前の説明や麻酔科の説明にも使っていきたいと考えています。
AI(人工知能)問診システムの導入も予定しています。このシステムでは、患者がタブレットに入力した問診内容が、そのまま電子カルテに反映されます。現在はどのように運用していくかを現場のスタッフと検討しているところで、本格稼働は2024年の秋ごろを予定しています。
さらに、2024年度中に「病床管理システム」の導入計画も進めています。「病床管理システム」とは、病院内の複雑多岐にわたるデータの包括的収集と解析を行い、PFM(患者フローマネジメント)の最適化を支援する医療DXツールです。導入することで病床稼働率を把握したり、看護師の負担軽減につなげたりしていきたいと考えています。
加えて、2025年度以降にスタッフ向けスマートフォンの導入も検討しています。現在はPHSを使用していますが、これをスマートフォンに置き換えていきたいという話が出ています。
RPA継続で業務改善を加速、「AI問診」導入で医師の業務負荷も低減
――これまでの医療DXの取り組みから、どのような成果や効果がありましたか?
小川氏:一番効果があったのはRPAです。ただ、まだ十分とはいえません。当院の規模では、年間で2万時間の業務削減ができるともいわれているので、今後も継続的に効率化を図っていくつもりです。
2024年中に稼働予定のAI問診は、これから導入前後の比較評価を行う予定です。今後、導入効果を示せるようになると思います。
評価指標の1つは時間です。特に初診の問診に時間がかかっていると聞いているので、その時間がどれぐらい削減できるかを確認したいと思います。医師の負担感の変化も見ていく予定です。医療機関なので数値的な評価は重要ですが、スタッフや患者がどう感じているかも大事なので、「時間」と「負担感」と、2つの評価軸で評価できればと思っています。
池田氏:「患者説明支援システム」は、対象患者に対して満足度アンケートを実施しています。アンケート結果は少しでも職員の励みになるよう院内の電子掲示板にも掲載しています。これまでの投書箱では、患者からのクレームが多い傾向にありました。しかし、「患者説明支援システム」を利用してからはポジティブなコメントが増えています。
制度や国のプログラム活用などで医療ICT人材を育成
──DX推進では、ICT人材の確保や教育などが課題になりますが、どのような対策を行っていますか?
小川氏:非常に難しい問題で、当院でも人材は不足しています。医療機関でICTに精通している人材は少ないと思います。ITに興味がある人を育てていくことは大事ですが、トップダウンで対策していくことも必要です。当院ではキャリアアップ制度を設けているので、自己研さんのシステム自体は整っていると思います。一方で、医療機関で勤めるスタッフの多くは、それぞれの職種に応じた国家資格を持っています。そういう方たちに「ITを学んでほしい」というのはなかなか言いづらいところもあります。
現在、DX推進室では、国が実施する「医療DX」の人材育成プログラムに参加しています。そういう制度を活用して人材育成をしていく必要もありますし、近隣施設の取り組みなどを参考にする必要もあると感じています。
政府の「医療DX」はデータ整備や医療機関への負荷に不安あり
――国が進めている医療DXへの対応はどのように考えていますか?
小川氏:「データの標準化」は、非常にハードルが高い話だと思います。病院側で対応できることは限られているため、国やベンダーに頼らざるを得ないと思っています。できあがったものに意見を述べることはできるかもしれませんが、成果物を見てみないと分からないので、国やベンダーの対応を待つしかない状況です。
「電子カルテ情報共有サービス」は、3文書6情報が共有できるようになることはよいことです。私は薬剤師なので薬の話をすると、「電子処方箋」は、ただ電子的に処方箋を発行できるだけでは意味がありません。情報連携ができないと活用は難しい。3文書6情報についても、どの範囲までが共有されるのかを確認しないと、臨床現場で活用できるかの判断がつきません。例えば薬剤であれば、他施設でどのような薬剤が処方されており、どのようなアレルギーがあるかがデータ連係できるようになれば、助かります。
ただ、整備までに医療機関側でどのような作業や労力が発生するのか不安も感じます。1人の患者情報が全てデータ化されれば活用しやすいですが、一部はデータ、一部は紙となると、一部のデータだけを信用することはできないので、活用するうえでは不安が残ります。
業務改善効果と利益を確保できるシステム導入に取り組む
――今後の取り組みを教えてください。
小川氏:出張や会議文書などの事務作業を電子化できないかという話や、インフォームドコンセント(十分な説明と同意)支援システム、AI(人工知能)画像診断システム、音声入力の導入など、いろいろな話が出てきています。これらのシステムが、実際の現場でどの程度使えるかも含めて検討したいと考えています。
池田氏:そのほかには、患者向けのPHR(パーソナル・ヘルス・レコード)や、事前予約確認、処方内容確認、受付カードなどの電子化を5~10年以内には導入できればと思っています。
――今後さまざまなICTを導入していく上で、優先順位はどのように考えていますか?
小川氏:まずは現場の状況を把握することが重要です。特に、医師の働き方改革に直結しそうなものは優先度を高くしたい。また、部署によって忙しさはまちまちなので、多忙な部署から優先的にDXを進めることで業務軽減ができればと考えています。電子処方箋の対応は今年度中に進めていく予定ですが、国主導のDXは対応していかなくてはいけないと思うので、補助金などがあるうちに優先度を高く取り組んでいきたいと思っています。
――今後の課題について教えてください。
小川氏:何から取り組むかが重要です。DX推進室のメンバーは17名と人数は多いですが、それぞれ業務があり、実質的なマンパワーは十分ではありません。そのため、1年単位で段階的、計画的に進めていく必要があります。
池田氏:DXツールは病院の収入増に直結するものばかりではないため、院長や管理者に理解してもらえるように、導入することでいかに医療従事者の負担が減るかをアピールしていく必要があります。
今は、コロナが収束し患者が戻ってきていますが、他方で病院は賃上げや円安による物価上昇などで経済的負担が増えています。だからこそ、利益を出すことを意識しつつ予算を組み立ててシステムを導入していく必要があります。
ほかの医療機関へのアドバイス
――医療DXを推進する際に、どのようなことに気を付ければよいでしょうか?
小川氏:当院の場合はRPAから始めて、たまたま大きなインパクトを出せました。医療機関ごとに抱える課題は異なると思うので、それぞれ課題を見極めて、できるところから取り組むことが大事だと思います。課題の把握には、現場が効率化や省力化を実現し、人手不足を解消するための考慮が大切です。
池田氏:運用フローを10年前から変えていないとういう医療機関も多いと思いますが、デジタル技術を活用することで改善の余地があるかもしれません。業務フローや運用フローを再評価することも重要です。